NEURODERMITIS-
URSACHEN

Forscher weltweit arbeiten daran, die genauen Ursachen der Neurodermitis zu entschlüsseln, um betroffenen Menschen besser helfen zu können. Denn je besser die Zusammenhänge erforscht sind, die eine Neurodermitis auslösen, umso besser können maßgeschneiderte Therapieansätze entwickelt werden. Schon heute gibt es moderne Medikamente, die nicht nur die Symptome lindern, sondern an den bekannten Ursachen der Erkrankung ansetzen.
Welche Ursachen hat Neurodermitis?
Auch wenn noch nicht genau geklärt ist, was Neurodermitis verursacht, haben Wissenschaftler 4 Komponenten identifiziert, die eine Neurodermitis begünstigen können:
- Genetische Veranlagung
- Überempfindlichkeit des Immunsystems
- Gestörte Barrierefunktion der Haut
- Verschiedene Umweltfaktoren
Genetische Veranlagung
Neurodermitis gehört zum sogenannten atopischen Formenkreis. Dazu gehören unter anderem allergisches Asthma, allergische Bindehautentzündung und allergischer Schnupfen (allergische Rhinitis).
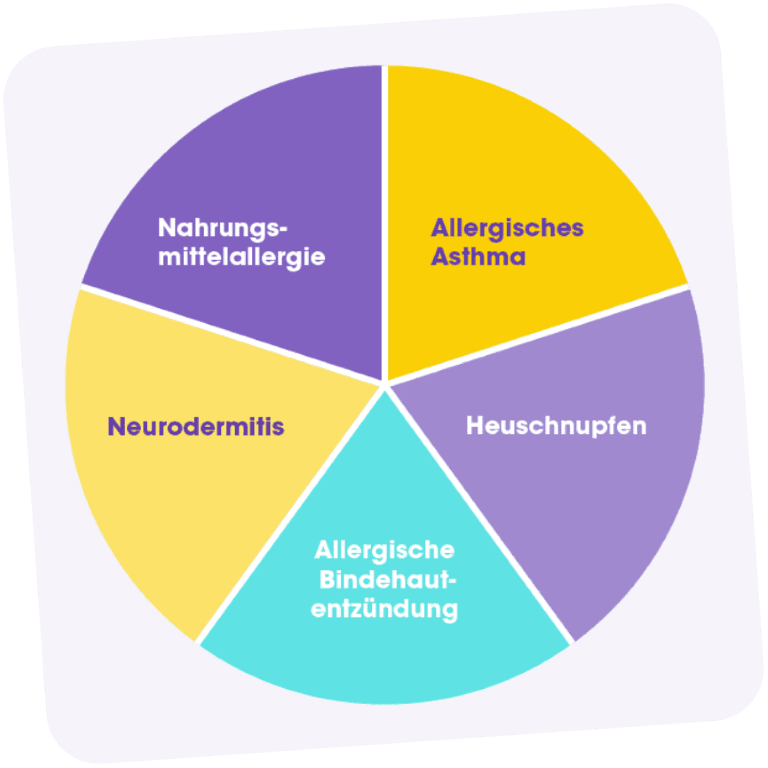
All diese Erkrankungen haben eine genetische Komponente, sie selbst werden jedoch nicht vererbt, sondern eine Veranlagung, dass das Immunsystem überempfindlich reagiert — eine sogenannte Atopie. Die wohl bekannteste Erscheinungsform hiervon sind Allergien, zum Beispiel Nahrungsmittelallergien oder Heuschnupfen. Bei einer Atopie verursachen eigentlich harmlose Stoffe, mit denen der Körper in Kontakt kommt, eine allergische Reaktion, die verschiedene Beschwerden hervorrufen kann. Bei der Neurodermitis zeigen sich die Symptome in der Regel auf der Haut.
Gut zu wissen
Weitere Bezeichnungen für Neurodermitis
Neurodermitis wird auch atopische Dermatitis oder atopisches Ekzem genannt.
Das Risiko, an einer solchen Überempfindlichkeit des Immunsystems zu erkranken, erhöht sich deutlich, wenn ein oder sogar beide Elternteile eine solche Veranlagung haben.
Zudem sind aufgrund von genetischen Veränderungen bei manchen Betroffenen bestimmte Bausteine der Haut beschädigt. Das kann eine gestörte Barrierefunktion zur Folge haben.
Überempfindlichkeit des Immunsystems
Das Immunsystem ist das körpereigene Abwehrsystem. Seine Hauptaufgabe ist, unseren Körper vor Fremdstoffen und Krankheitserregern zu schützen. Dafür ist es bestens ausgestattet und hat ein breites Arsenal an Immunzellen, die unterschiedliche Funktionen erfüllen. Damit jede Reaktion des Immunsystems koordiniert und gezielt abläuft, müssen die Immunzellen miteinander kommunizieren. Dies geschieht mithilfe von verschiedenen Botenstoffen. Das sind spezielle Eiweiße, die von den Immunzellen produziert, freigesetzt und aufgenommen werden. Ihre Wirkung entfalten sie über spezifische Andockstellen auf Zellen, sogenannte Rezeptoren.
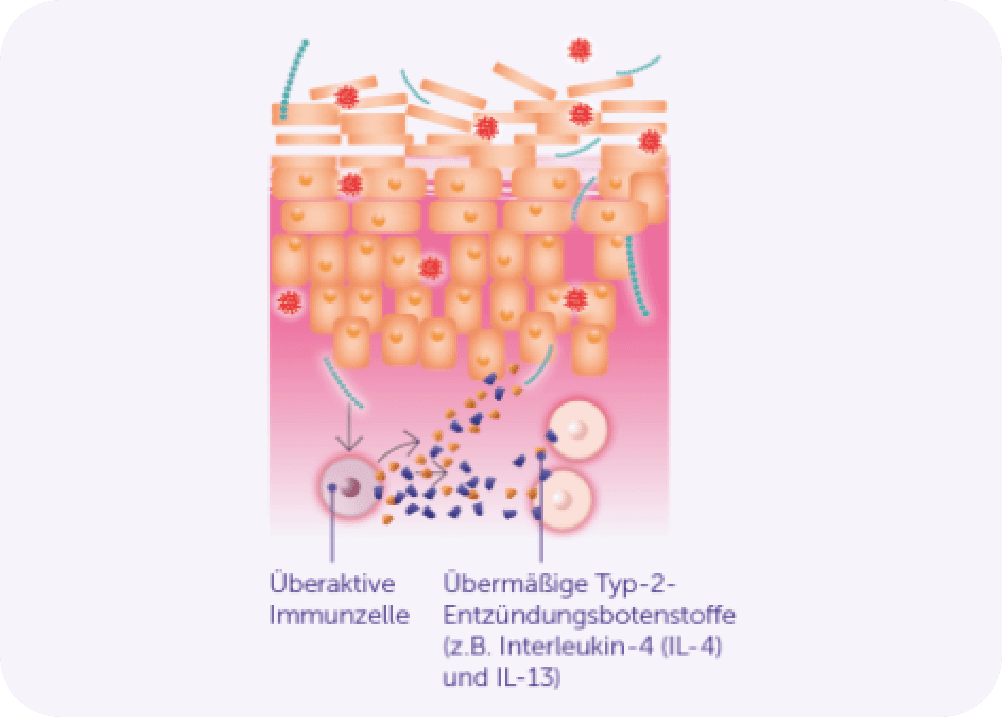
Neurodermitis ist mehr als eine Hauterkrankung
Bei Menschen mit Neurodermitis ist das Immunsystem des Körpers aus den Fugen geraten. Es kommt zu einer Fehlregulation und damit zu einer Immunantwort gegen eigentlich harmlose Substanzen. Bestimmte Zellen des Immunsystems, sogenannte Typ-2-Immunzellen, sind dann in einem andauernden Aktivierungszustand und produzieren vermehrt entzündungsfördernde Typ-2-Botenstoffe – vor allem Interleukin-4 (IL-4) und Interleukin-13 (IL-13). Aufgrund des Überschusses dieser Typ-2-Botenstoffe ist das Immunsystem überaktiv und verursacht die andauernden und wiederkehrenden – also chronischen – Entzündungen der Haut. Das äußert sich bei Betroffenen durch die typischen Hautveränderungen und Juckreiz. Die Art von Entzündung, bei denen die Botenstoffe IL-4 und IL-13 beteiligt sind, bezeichnet man im Fachjargon als Typ-2-Entzündung.
Gut zu wissen
Was sind Interleukine?
Als Interleukine bezeichnet man verschiedene Botenstoffe des Immunsystems. Sie werden von bestimmten Immunzellen produziert und haben bei körperlichen Abwehrreaktionen ganz unterschiedliche Aufgaben. Interleukine regulieren z. B. die Abwehr gegen Krankheitserreger und fördern Entzündungsprozesse. Nach der Reihenfolge ihrer Entdeckung sind Interleukine in mehrere Untergruppen unterteilt, die durch Zahlen gekennzeichnet sind.
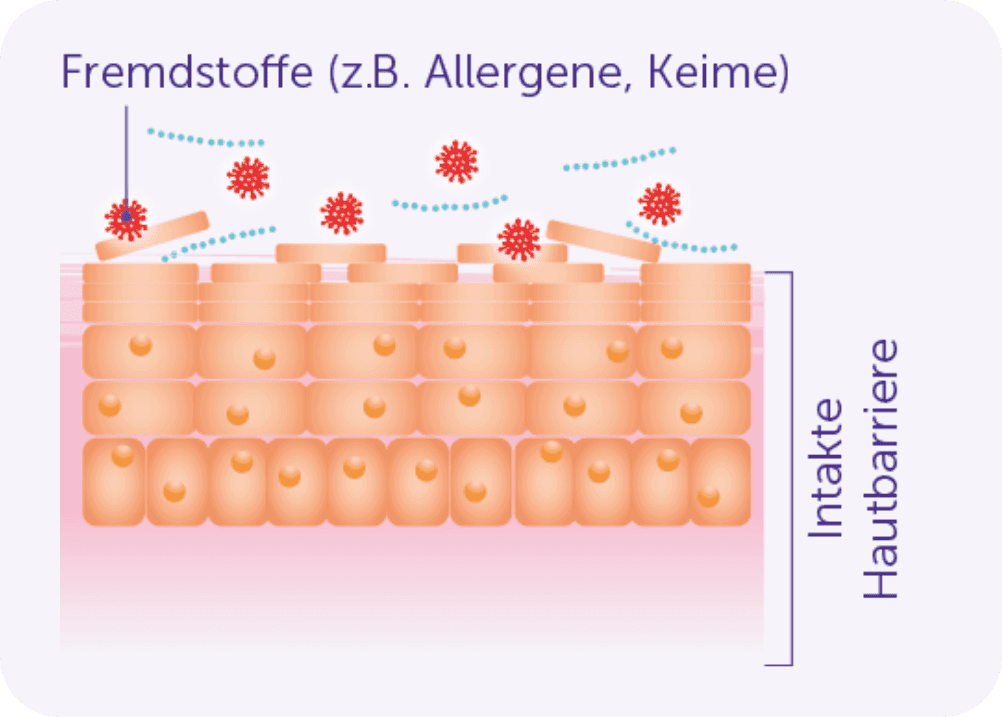
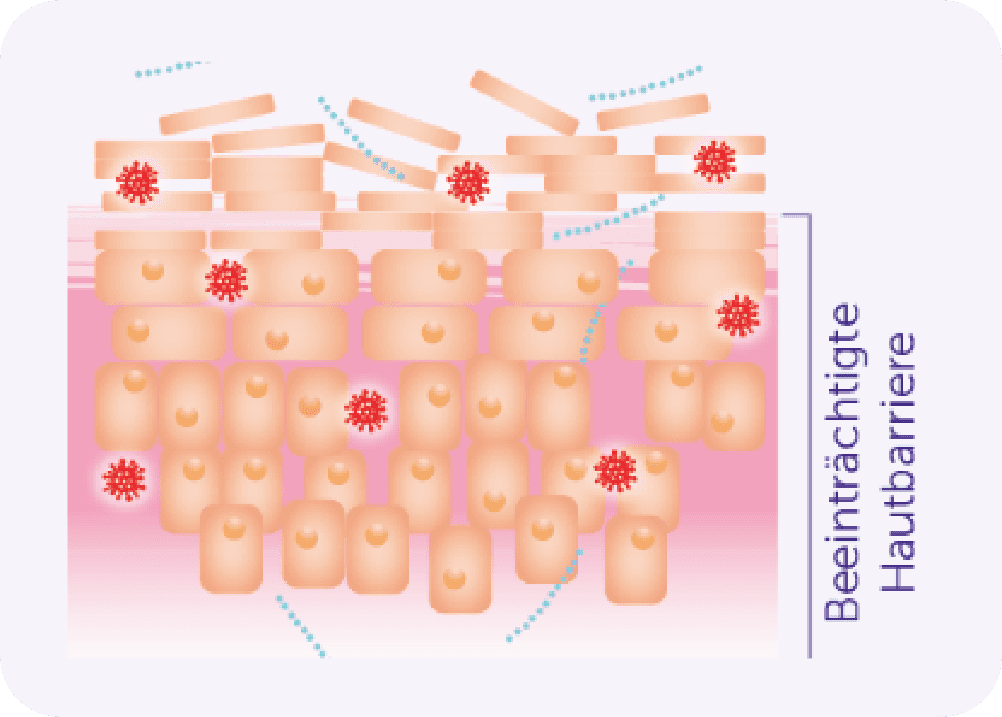
Störungen der Hautbarriere
Die menschliche Haut ist von einer Vielzahl an Mikroorganismen besiedelt, wie Bakterien und Pilzen. Bei gesunden Menschen leben diese dort in einem Gleichgewicht. Dieses sogenannte Hautmikrobiom ist wichtig für die Gesundheit der Haut. Es steht in ständigem Austausch mit der Hautbarriere und dem Immunsystem. Bei Menschen mit Neurodermitis ist dieses Gleichgewicht durch eine veränderte Zusammensetzung der Mikroorganismen gestört.
Während die gesunde Haut eine natürliche Barriere zur Umwelt darstellt und Fremdstoffe wie Bakterien und Schadstoffe am Eindringen in den Körper hindert, ist diese Schutzfunktion bei Menschen mit Neurodermitis beeinträchtigt: Der Haut fehlen wichtige Bestandteile wie Feuchtigkeit, bestimmte Fette und Eiweiße. Diese veränderte Zusammensetzung macht die Haut durchlässiger, wodurch Fremdstoffe leichter eindringen und Immunreaktionen hervorrufen können.
Einfluss von Umweltfaktoren
Umweltfaktoren sind äußere Faktoren, die das Krankheitsgeschehen beeinflussen können. Im Fachjargon spricht man von Provokationsfaktoren, weil sie das Auftreten der Symptome „provozieren“ können. Man nennt diese Faktoren auch Trigger oder Auslöser. Diese sind bei jedem Patienten individuell und können sich im Laufe der Zeit auch verändern.
Im Gegensatz zu den anderen Ursachen sind die äußeren Auslöser teilweise beeinflussbar. So kann neben der Vermeidung von Stress und Allergenen die Wahl von Pflegeprodukten oder der Stoffe von Kleidungsstücken bereits zu einer Entlastung der Haut führen.
Gut zu wissen
Welche Rolle spielen Allergien?
Viele Neurodermitis-Patienten haben auch eine Allergie – z. B. gegen Pflanzenpollen, Tierhaare oder Hausstaubmilben. Substanzen, die eine Allergie auslösen, zählen auch zu Provokationsfaktoren. Sie sind eigentlich harmlos, werden aber vom Körper als fremd erkannt und vom Immunsystem „bekämpft“. Bei Patienten mit Neurodermitis kann der Kontakt mit Allergenen einen Neurodermitis-Schub provozieren.
Wann bricht eine Neurodermitis aus?
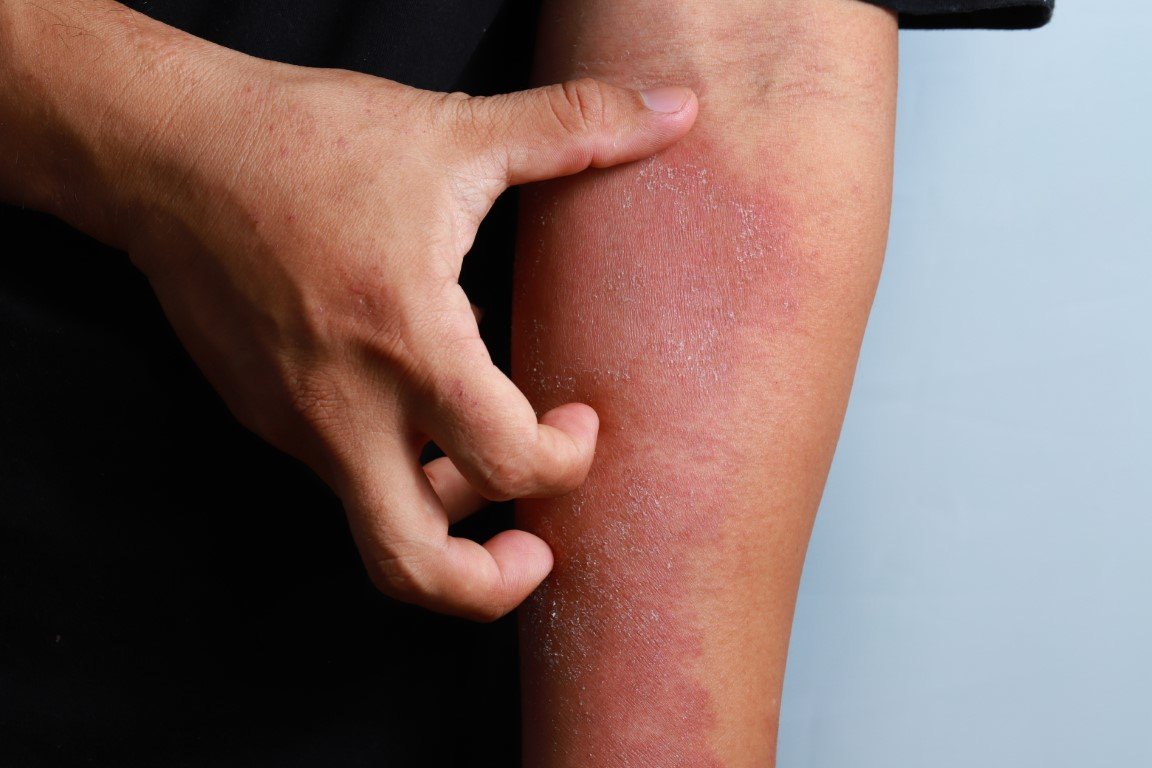
Die atopische Dermatitis tritt meist in Schüben auf und äußert sich vor allem durch sichtbare Hautveränderungen und starken Juckreiz. Es gibt also Phasen, in denen juckende, entzündete Stellen Dein Hautbild bestimmen, und dann gibt es Zeiten, in denen Du kaum Beschwerden hast. Allerdings ist die Erkrankung selbst in weniger aktiven Phasen nicht weg. Wenn die Neurodermitis für das Auge nicht sichtbar ist, ist Dein Immunsystem weiterhin überaktiv und verursacht immer wieder Entzündungen. Welche Auslöser dann einen Neurodermitis-Schub provozieren, ist sehr individuell. Auch wie stark die einzelnen Schübe sind, wie lange sie dauern und wie häufig sie auftreten, ist von Mensch zu Mensch verschieden. Die Frage, wann eine Neurodermitis ausbricht, lässt sich also nicht eindeutig beantworten. Es gibt jedoch einige Faktoren, die bei vielen Menschen mit Neurodermitis Schübe auslösen können.
Umweltfaktoren oder äußere Einflüsse, die sich häufig negativ auf den Verlauf der Neurodermitis auswirken oder einen Schub auslösen können, sind:
- Falsche oder übermäßige Hautreinigung (z. B. häufiges Duschen bzw. Gebrauch von Seifen, Pflegeprodukten mit Duft- und Konservierungsstoffen)
- Zigarettenrauch und Umweltschadstoffe (z. B. Abgase)
- Kratzende Kleidung (z. B. aus Wollfasern oder Synthetikstoffen)
- Klima (z. B. geringe Luftfeuchtigkeit in Räumen durch Heizungsluft)
- Stress (z. B. Lärm, Leistungsdruck)
- Allergene (z. B. Pflanzenpollen, Tierhaare, bestimmte Nahrungsmittel)
- Infektionen (z. B. durch Viren, Bakterien oder Pilze)
Wenn Du Schüben vorbeugen möchtest, ist es wichtig, Deine Trigger zu kennen. Nur dann kannst Du sie gezielt vermeiden. Ein Tagebuch kann dabei helfen, Einflüsse zu erkennen, die sich negativ auf Deine Neurodermitis auswirken. Du kannst zum Beispiel Lebensmittel erkennen, die Du besser vermeiden solltest, oder Pflegeprodukte, die nicht gut für dich sind.
Eine Vorlage für ein Tagebuch kannst Du hier herunterladen.Wie erkenne ich eine Neurodermitis?
Wie bereits erwähnt, äußert sich Neurodermitis vor allem durch Entzündungen der Haut.
Häufige Symptome sind unter anderem:
- Starker Juckreiz
- Entzündete, teilweise blutende Hautstellen (Ekzeme)
- Hautrötungen (Erytheme)
- Hautverdickungen und Vergröberungen der Haut (Lichenifikationen)
- Dicke, tiefsitzende Knoten (Prurigo-Knoten)
- Hauteinrissez. B. an Mundwinkeln, Ohrläppchen oder Fingern (Rhagaden)
- Trockene Haut (Xerose)
- Schuppung
- Schwellung
- Nässende Bläschen
Da einige Hauterkrankungen ähnliche Symptome hervorrufen wie Neurodermitis, kann in der Regel nur ein Dermatologe eine Diagnose stellen. Solltest Du immer wieder Hautausschlag haben und juckende, entzündete Stellen, kann das ein Zeichen für Neurodermitis sein. Dann solltest Du einen Hautarzt aufsuchen und die Ursachen für Deine Beschwerden abklären lassen.
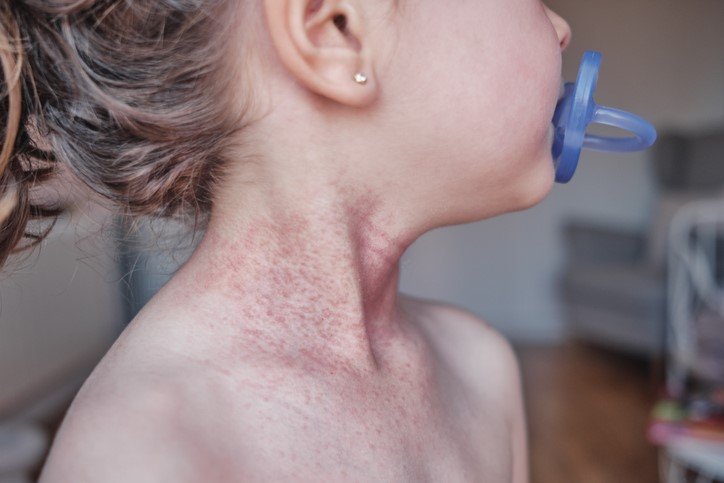
Die Bereiche, an denen Neurodermitis-Symptome auftreten, kann sich im Krankheitsverlauf verändern und sind häufig vom Alter der Betroffenen abhängig. Im frühen Kindesalter sind Ekzeme im Gesicht, auf der Kopfhaut sowie an den Streckseiten von Armen und Beinen vorherrschend. Bei Jugendlichen und Erwachsenen treten in der Regel Ekzeme am Hals auf, an den Augenlidern, Ellenbogen, in den Kniekehlen sowie an den Füßen und Händen.
Fazit
Die genauen Ursachen der Neurodermitis sind zwar noch nicht ganz geklärt, aber es gibt schon heute verschiedene langfristige Therapieoptionen, mit denen Du Deine Neurodermitis unter Kontrolle halten kannst. Auch wenn die Neurodermitis Dich vielleicht Dein ganzes Leben begleitet, kannst Du ein gutes Leben haben. Informiere Dich und lass Dich von Experten beraten. Auch der Austausch mit anderen Betroffenen kann eine Hilfe sein.